¿Es necesario tratar la osteopenia?
El término osteopenia indica pérdida ósea. Fue introducido por Bauer hace años para referirse a un término radiológico. Podemos definir osteopenia o baja masa ósea como un estado en el que el esqueleto presenta un nivel de masa ósea reducido respecto al promedio de las personas en la edad adulta, momento en que se alcanza el pico máximo de masa ósea. Hoy se emplean indistintamente los términos osteopenia o baja masa ósea refiriéndose a criterios densitométricos que propone la Organización Mundial de la Salud (OMS).
Estos criterios densitométricos son:
- Normal: densidad mineral ósea (DMO) superior a -1 desviaciones estándar (DE).
- Osteopenia o baja masa ósea: DMO entre —1 y -2,4 DE.
- Osteoporosis: DMO igual o inferior a -2,5 DE 3
- Osteoporosis establecida: menos de —2,5 DE y una o más fracturas por fragilidad.
La osteoporosis es una enfermedad del esqueleto que se caracteriza por la disminución de la resistencia ósea, que predispone a un aumento del riesgo de fractura. La resistencia ósea se correlaciona con la densidad ósea y calidad del hueso. La osteopenia podría definirse igualmente como una preenfermedad, donde ya comienzan a existir pequeñas alteraciones en la densidad ósea o en la calidad del hueso. Hoy en día, en otros ámbitos de la medicina hemos establecido términos similares para otras enfermedades, como por ejemplo prediabetes, prehipertension, etc. En estas situaciones, lo que se pretende es llamar atención para tomar las medidas pertinentes, pues se trata de la antesala que precede a la presentación de una enfermedad.
Por tanto, desde el punto de vista conceptual, la importancia de la osteopenia reside en dos aspectos:
- Constituye una etapa de transición desde la normalidad hasta la osteoporosis, y es un momento óptimo para la prevención de ésta. No todas las mujeres osteopénicas desarrollarán osteoporosis —depende del ritmo de pérdida ósea actual y de los años sucesivos—, pero prácticamente todos los casos de osteoporosis posmenopáusica corresponden a mujeres que en algún momento de su vida han sido osteopénicas.
- Y la osteopenia es una situación con resistencia ósea menor que en la mujer joven —aunque mayor que en la osteoporótica—, y la incidencia y prevalencia de fracturas es mayor que en las mujeres con DMO normal.
La osteopenia indica, por una parte, que la masa ósea está baja y, por tanto, puede existir con el tiempo riesgo de osteoporosis, pero además es per se un factor de riesgo de fractura por fragilidad.
La DMO puede objetivarse mediante diversas técnicas, pero a día de hoy la única aceptada y considerada como «patrón oro» es la absorciometría de doble energía de rayos X (DEXA); existen varios estudios, bien diseñados, en los que se correlaciona el grado de pérdida de masa ósea con el riesgo de fractura. Es importante, pues, que la Atención Primaria tenga acceso a esta técnica para poder hacer el diagnóstico densitométrico de normalidad, osteopenia u osteoporosis (OP) (según la cifra obtenida en el T-Score), poder tener un criterio más del riesgo de fractura de los pacientes, hacer un seguimiento evolutivo de la enfermedad, así como del efecto de los fármacos instaurados. En la tabla 1 se recogen los criterios para realizar una densitometría ósea (DXA).
Pero ¿cuál es la magnitud de la osteopenia?
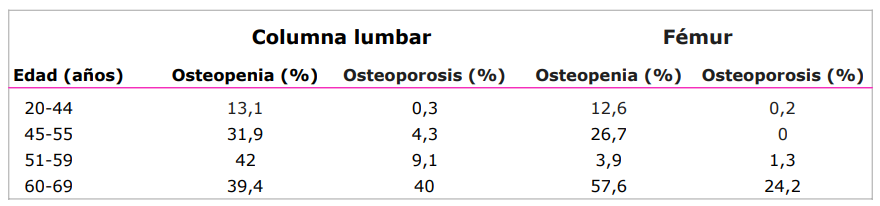
La osteopenia es una condición muy frecuente y está sin duda más extendida que la osteoporosis; su incidencia es aproximadamente el triple que la de la osteoporosis. En la tabla 2 se describe la prevalencia de osteopenia y osteoporosis en la población femenina.
¿Cuál es la actitud que debe tomarse desde Atención Primaria?
Dada la definición ya expuesta de la osteopenia, ésta puede sospecharse por factores de riesgo clinicos, pero debe ser diagnosticada con criterios densitométricos, y por ello su diagnóstico requiere densitometría ósea.
Criterios para solicitar una densitometría ósea
- Paciente con sospecha radiológica de OP
- Mujeres menopáusicas:
- Antecedentes familiares con OP o fracturas de impacto
- Menopausia precoz
- IMC < 19 kg/m2
- Tabaquismo
- Patologías que afecten al metabolismo óseo
- Monitorización de la DMO durante un tratamiento farmacológico
- Tratamiento prolongado con corticoides (más de 3 meses)
DMO: densidad mineral ósea; IMC: índice de masa corporal; OP: osteoporosis.
Prevalencia de osteopenia y osteoporosis densitométrica en mujeres
No obstante, sería de mayor utilidad diagnosticar, entre las Mujeres con osteopenia, a aquéllas con mayor riesgo de desarrollar osteoporosis y a aquellas con mayor riesgo de fractura a corto o medio plazo.
Respecto al diagnóstico del riesgo de fractura entre las mujeres osteopénicas, en los últimos años se ha desarrollado una herramienta de evaluación de riesgo de fracturas, el FRAX, que combina factores de riesgo clínicos con DXA o sin ella y que tiene utilidad en:
a) Sector de salud: primer nivel de atención para detectar grupos de alto riesgo y optimizar los recursos de diagnóstico y tratamiento oportuno disponibles.
b) Práctica clínica: como instrumento de ayuda en la toma de decisiones en el tratamiento.
El FRAX, que no es una herramienta de diagnóstico, calcula la probabilidad a 10 años para cualquiera de las cuatro fracturas osteoporóticas (Major Osteoporotic Fractures). Éstas incluyen las siguientes localizaciones de fracturas: cadera, vértebras, muñeca, húmero proximal. En el FRAX se reconocen ciertos factores de riesgo y otros no (tabla 3). Emplea factores de riesgo calculados globalmente, pero también tasas de fracturas y mortalidad específicas según países. Para los países que no disponen aún de datos de FRAX específicos, las recomendaciones son usar el FRAX con los datos epidemiológicos del país que más se les asemeje.
Ante un informe de una DXA confirmando la presencia de osteopenia, el médico de Atención Primaria debe tomar una serie de medidas fundamentales.
Medidas iniciales
Al ser la precursora de la osteoporosis, las causas de la osteopenia y de la osteoporosis coinciden, por lo que habrá que realizar dos medidas fundamentales. En primer lugar, descartar que estemos ante el preámbulo ce una enfermedad como la osteoporosis secundaria (tabla 4) y, por otro lado, intentar incidir sobre los factores modificables (tabla 5) relacionados con la osteoporosis primaria. Por lo tanto, resultan fundamentales una correcta anamnesis y una exploración profunda para descartar una enfermedad como causa de la osteopenia- osteoporosis.
Factores de riesgo considerados en el FRAX
- País de residencia
- Raza (sólo en el modelo de EE. UU.: blanca, hispana, afroamericana, asiática)
- Edad: acepta edades de entre 40 y 90 años
- Sexo: hombre-mujer
- Peso (kg) y talla (cm): empleados para calcular el IMC
- Fractura previa: en la vida adulta, de forma espontánea o traumática, que en un individuo sano no se hubiera producido
- Antecedente familiar: padres con fractura de cadera
- Corticoides: 5 mg de prednisona/día durante 3 meses en el pasado o actual
- Artritis reumatoide (diagnóstico confirmado)
- Tabaquismo (actual)
- Consumo de alcohol: 3 medidas al día
- Osteoporosis secundaria
— Diabetes mellitus tipo 1
— Osteogénesis imperfecta en adultos
— Hiperparatiroidismo de larga evolución no tratado
— Hipogonadismo o menopausia prematura (< 45 años)
— Desnutrición crónica 0 malabsorción intestinal
— Enfermedad hepática crónica
- DMO: en T-Score 0 en g/cm2 del cuello femoral
DMO: densidad mineral ósea; IMC: índice de masa corporal.
Causas de osteoporosis secundaria
Osteoporosis de origen digestivo
- Nutricionales (dietas hiperproteicas, hiponutrición, anorexia nerviosa, etc.)
- Gastrointestinales (malabsorción intestinal, hepatopatía crérica, etc.)
Osteoporosis de origen hormonal
- Por exceso (acromegalia, hiperprolactinemia, tirotoxicosis, etc.)
- Por defecto (hipotiroidismo, hipogonadismo, etc.) Osteoporosis de origen hormonal
Enfermedades hematológicas y neoplásicas
- Mieloma múltiple, leucemias, mastocitosis, anemias crónicas, etc.
Enfermedades metabólico-hereditarias
- Hemocromatosis, enfermedad de Wilson, hiperfosfatemia, etc.
Enfermedades del tejido conectivo y articular
- Osteogénesis imperfecta, espondilitis anquilosante, artritis reumatoide, etc.
Yatrogénica (medicamentos)
- Glucocorticoide, heparina, anticonvulsivantes, sales de litio, diuréticos de asa, etc.
Factores de riesgo de osteoporosis (NOF: National Osteoporosis Fundation, 2003)
No modificables
- Edad avanzada
- Sexo femenino
- Raza blanca
- Antecedentes de fractura en edad adulta
- Historia de fractura en familiares de primer grado
Modificables
- Bajo peso
- Hábito tabáquico
- Alcoholismo
- Baja ingesta de calcio
- Poca actividad física
El bajo peso ha demostrado ser un factor de riesgo de fractura de cadera. No sólo tener un bajo peso definido como un índice de masa corporal < 19 es un factor de riesgo, sino también la pérdida de más de un 10% del peso que se tenía a los 25 años. Por lo tanto, será preciso realizar una valoración antropométrica adecuada, un estudio nutricional que servirá para valorar la ingesta calórica acorde a las necesidades del paciente, así como la de ciertos nutrientes, como puede ser en este caso la valoración de ingesta de alimentos ricos en calcio. La corrección nutricional es básica.
Hábitos tóxicos (tabaco y alcohol): existe una relación estrecha entre la disminución de la DMO en las personas fumadoras y el hábito tabáquico. Se estima que los fumadores tienen un 4,3% menos de DMO que los no fumadores. Por otro lado, el riesgo en las fumadoras delgadas es tres veces superior al de las no fumadoras. Está demostrado que el consumo excesivo de alcohol disminuye la formación ósea como consecuencia de una disminución de la función osteoblástica. Otro mecanismo por el cual el consumo excesivo de alcohol puede alterar la estructura ósea es la alteración que se produce a nivel hepático. Por otro lado, según estudios recientes, una ingesta moderada de alcohol muestra un efecto protector para la pérdida de DMO.
El aporte de calcio durante el desarrollo es fundamental. Pero no sólo es importante la ingesta de calcio; la ingesta de otros nutrientes como vitamina D, fósforo, magnesio… y calorías son fundamentales para un adecuado crecimiento y desarrollo. Si en la valoración nutricional que ya hemos comentado con anterioridad observamos que no se consigue la ingesta de niveles de calcio adecuados, habrá que considerar realizar una suplementación. Por otro lado, sabemos que los niveles de vitamina D son deficitarios en la población española, con lo que se plantea la posibilidad de fortificar los alimentos para conseguir niveles adecuados. Una exposición moderada de 15-20 minutos al sol sería recomendable en la población española en general.
La inactividad física no sólo es un factor que incide sobre el hueso; influye a nivel cardiovascular, a nivel mental, etc. Según algunos investigadores, el sedentarismo es la gran pandemia mundial. La actividad física junto con una alimentación adecuada es un binomio fundamental para conseguir una salud ósea idónea y una buena salud general. Para la prevención de osteoporosis, cualquier ejercicio es válido, pero aspectos importantes que hay que tener en cuenta son: realizarlo con una intensidad moderada (60-80% de la frecuencia cardiaca máxima), con una duración mínima diaria de 30 minutos. Por otro lado, habrá que recomendar ejercicios de impacto (andar, correr, saltar, bailar, etc.) y de fuerza (entrenamiento con pesos o con gomas elásticas de resistencia). La sarcopenia es un factor significativo en las caídas en ancianos y el trabajo de fuerza muscular es importante para mejorar esta situación. La última consideración es que el ejercicio que se recomiende debe ser el ejercicio que el paciente esté dispuesto a realizar; en definitiva, el que le guste.
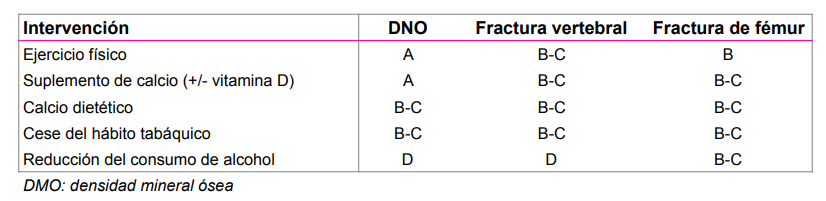
Nivel de evidencia de las intervenciones no farmacológicas.
La osteopenia no es una enfermedad, sino una condición de muchas mujeres después de la menopausia; sin embargo, hay más personas que sufren fracturas con osteopenia que con osteoporosis. Esto se debe fundamentalmente a dos motivos: las fracturas dependen, además de la masa ósea, de otros factores de riesgo, y hay más mujeres osteopénicas que osteoporóticas. En definitiva, queremos llamar la atención sobre el hecho de que la osteopenia en sí sólo necesita de medidas higiénico-dietéticas, mientras que la mayoría de las sociedades científicas consideran que osteopenia con dos factores de riesgo es motivo de consideración terapéutica (Management of osteoporosis in postmenopausal women: 2010 position statement of The North American Menopause Society. Menopause 2010; 17[1]:25-54).
La terapia secuencial de la osteoporosis: ¿cuándo se emplean los distintos tratamientos de los que disponemos?
En la actualidad, desde Atención Primaria se pueden prescribir un gran número de fármacos para el tratamiento de la osteoporosis. El objetivo del tratamiento farmacológico es el de reducir la incidencia de fracturas, por un lado, y mejorar la calidad de vida del paciente y aliviar el dolor cuando aparezca, por otro. Aunque teóricamente el tratamiento debería mantenerse de forma indefinida, es preciso revaluar la indicación del tratamiento cada cierto tiempo. El objetivo no debe ser el aumentar la DMO, ya que no existe una relación directa con la prevención de fracturas.
Autores
Dr. Alberto Sacristán Rubio1, Dr. Santiago Palacios Gil-Antuñano2
1 Director médico. Clínica Marta Alegre. Madrid. Miembro del Grupo de Trabajo de Osteoporosis de SEMERGEN
2 Director del Instituto Palacios, Salud y Medicina de la Mujer. Madrid. President of SIBOMM (Ibero American Society of Osteology and Mineral Metabolism)
- Cómo prevenir un golpe de calor - 4 julio, 2024
- Melatonina como tratamiento para el insomnio - 1 julio, 2024
- ¿Cómo afecta la sal a la hipertensión arterial? - 2 abril, 2024